媒体报道
发热、扁桃体上有分泌物,大家通常认为是细菌感染,但有一种病毒也会出现类似的临床表现,不仔细甄别,还真的容易误诊。
2024 年 1 月份,儿科病人有所减少,主流病原已不再是支原体,甲型流感成为了主要流行的病原。我们家是二胎家庭,两个孩子都上了小学,交叉感染在所难免,所以孩子发烧我早就有了心理准备。果不其然,老大开始发烧了:高热,热峰 39.5 ℃,鼻堵明显,咽痛,偶尔咳嗽。
结合目前流行病原,我初步诊断为「流感」,立即给予口服了抗流感病毒药物,以为第二天孩子发烧肯定能退下来。可是连续烧了 2 天仍然高热不退,于是我带她去医院化验了血,血象提示白细胞和 C 反应蛋白明显升高。
查体:扁桃体 II° 肿大,表面可见多量白色渗出物,我做了诊断「急性化脓性扁桃体炎」,立即给予静点头孢类抗生素,但是输了 3 天仍然高热。于是做了多种病原的核酸检测,元凶终于被查出来了,原来是腺病毒感染。
人腺病毒属于哺乳动物腺病毒属,为无包膜的双链 DNA 病毒,腺病毒感染潜伏期一般为 2~21 天,平均 3~8 天,传播途径包括飞沫传播、接触传播、粪口传播。
腺病毒肺炎常发生在 2 岁以下儿童,起病急、39 ℃ 以上的高热,一些患儿体温能到 40 ℃ 以上,可伴有咳嗽、喘息、鼻堵明显,部分患儿有腹泻、呕吐,甚至出现严重腹胀,少数患儿有结膜充血、扁桃体有白色分泌物(化脓性扁桃体炎的分泌物为黄色)。
重症患儿高热可持续 2~4 周,呼吸困难多始于病后 3~5 天,伴全身中毒症状,精神萎靡或烦躁,易激惹甚至抽搐。
血常规的表现没有特异性,白细胞可正常、升高或降低,C 反应蛋白可正常或升高,做病毒分离,抗原检测或核酸检测可确诊。
轻症病人多呈自限性,避免过度治疗;重症患儿需要掌握广谱抗生素、糖皮质激素、支气管镜检查、机械通气等指征和时机。
腺病毒感染引起的扁桃体渗出易与化脓性扁桃体炎混淆。部分腺病毒感染患者会同时出现咽炎和结膜炎,临床称为「咽结膜热」,可伴眼睛疼痛,但无脓性分泌物,结膜炎通常持续时间长,可能持续到发烧和其他症状消失为止。在难以鉴别时,并发结膜炎可以作为一个鉴别点。
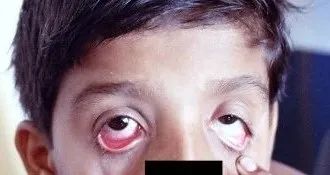
图 1. 腺病毒感染所致结膜炎(单侧眼红)

图 1. 腺病毒感染所致扁桃体渗出
在我的认知中,腺病毒一般容易引起重者肺炎、咽结合膜热。在我对腺病毒感染做了详细的复习后才认识到我家老大的症状还是很符合典型的腺病毒感染,但我这个工作多年的儿科医生一开始也误诊为流感、急性化脓性扁桃体炎。
为提高初步诊断的准确性,需要我们临床医生仔细查体,尽可能早期做病原学的核酸或抗原检测,动态评估药物疗效。以上的病例分享也为临床医生敲响警钟,临床经验固然重要,但当疗效不好时,我们要及时寻找证据,帮助我们做出正确的诊断。
图片来源于网络
原文链接:https://mp.weixin.qq.com/s/ue5600IaTu0n8G_NteNYAQ




 京公网安备11010702002740
京公网安备11010702002740